お悩みの方へ
- ホーム
- お悩みの方へ
男性更年期・ED
中高年男性で「なんとなく不調」「やる気が出ない」「突然のほてりや発汗」などが続けば、男性更年期のトラブルかもしれません。
男性ホルモンが減少して、体や精神に不調をきたすことを男性更年期障害といいます。症状は人によって様々で、「ストレス」「うつ」と判別が難しいことがあるため、更年期かな、と思ったらまずは受診していただくことをお勧めします。
血中の男性ホルモンが少ない場合、ホルモン補充療法で症状の改善が期待できます。
また、男性更年期治療とともに、当院ではED(勃起障害)治療も行っています。EDの原因は心因性のこともあるため、思い詰めずにお気軽にご相談ください。
男性更年期障害(加齢性腺機能低下症、LOH症候群)とは
更年期障害とは、一般的には女性が閉経した際に女性ホルモンの低下によって起こる様々な症状のことをいいます。しかし、更年期障害は女性のみならず、男性にも起こり得ます。加齢などが原因で男性ホルモンが減少して、体や精神に不調をきたすことを男性更年期障害(加齢性腺機能低下症、LOH症候群)といいます。
加齢により男性ホルモンが減少
女性の更年期障害は、女性ホルモン(エストロゲン)が急激に減少する閉経前後のおよそ10年間に起こり、閉経後は徐々に慣れて症状は治まっていきます。
男性の場合、男性ホルモン(テストステロン)は一般的に中年以降、加齢とともに穏やかに減少します。男性ホルモンの減少の速さや度合い、時期は個人差が大きく、40歳代以降どの年代でも起こる可能性があります。そのため、女性と違って症状が分かりづらく、慢性的に長引くことがあります。
また、最近の研究では、加齢に加えて、肥満や強いストレスなどがホルモン減少を加速させることもわかってきています。

男性更年期障害の症状
以下のような症状が起こる場合、男性更年期障害の可能性があります。
精神症状
- 健康感の低下(なんとなく不調)
- 意欲の低下(やる気が出ない)
- 不安
- いらいら
- 抑うつ
- 集中力の低下
- 記憶力の低下
身体症状
- 筋力低下、筋肉痛
- 疲労感
- 不眠
- ほてり、発汗
- 頭痛、めまい、耳鳴り
- 頻尿
性機能症状
- 性欲の減少
- 性機能の低下
- 朝立ちの消失

など、さまざまです。
「ストレス」「うつ」などの精神的な疾患と症状が似ており、判別が難しいことがあります。症状も人によって様々なため、更年期かな、と思ったらまずは受診していただくことをお勧めします。
男性更年期障害の診断と治療
診断
血中の男性ホルモン(テストステロン)の量を調べます。また、加齢以外にもテストステロンが低下する要因がないか、関連する項目を採血などでチェックします。そのほかに、「身体症状」「精神症状」「性機能に関する症状」などをチェックします。
テストステロン値が基準以下であると、男性更年期障害と診断されます。ただし、数値が正常であっても症状が重い場合があります。そのため、患者さんの病状に応じて個別に対応する必要があります。
治療
テストステロン値が正常であったり、症状が比較的軽い場合は、運動や生活習慣の改善を促したり、漢方薬の処方などで治療を行います。
テストステロン値が基準に満たない場合は、ホルモン補充療法を行います。数週間に1回の頻度でホルモン注射を行い、足りない男性ホルモンを補充することによって、症状の改善を期待することができます(保険が適用されます)。
性機能低下を伴う場合、バイアグラなど、いわゆるED(勃起障害)治療薬などを処方して性機能の回復を図ります。
ED(勃起障害)について
EDの定義は、「満足な性行為を行うのに十分な勃起が得られないか、または維持できない状態が持続すること」とされています。つまり、勃起が起こらないケースはもちろんのこと、硬さが不十分、勃起状態が維持できないなど、満足な性交が行えるだけの勃起が得られない状態は、いずれもEDとなります。
日本におけるEDの有病率は高く、1000万人以上といわれています。軽症なものを含めるとEDは男性にとって身近な疾患と言えます。
EDの原因は、加齢や男性ホルモンの減少、心因性のもの、糖尿病や動脈硬化などの疾患に伴うものがあります。また、男性不妊の原因の10~20%が勃起障害であるといわれており、若年者にとっても重要な疾患です。

EDの治療
バイアグラなど、いわゆるED(勃起障害)治療薬などを処方して性機能の回復を図ります。症状に応じて漢方を処方する場合もあります。その他に、陰茎注射(陰茎海綿体自己注射)や陰茎プロステーシス手術、陰圧式勃起補助具などの方法があります。
「勃起できるか不安になる」「マスターベーションできない」などご本人が勃起に満足を感じられない場合もEDであり、十分に治療対象となります。EDの原因は心因性のこともあるため、思い詰めずにお気軽にご相談ください。
尿もれ・頻尿
尿もれなどは、恥ずかしいという理由で我慢して受診しないケースがみられます。しかし最近は、年齢を問わず多くの方が尿のトラブルで悩んでいることが認知され、泌尿器科を受診する患者さんが増えています。
近年、より効果の高い治療薬や治療方法が新しく出てきています。少しでも尿についてお悩みがあるならば、まずは当院の受診をお勧めします。
特に頻尿、尿もれに関しては、最新治療であるボツリヌス療法の専門医が在籍しています。
診療内容
尿失禁(尿もれ)
- 咳やくしゃみ、運動などで尿がもれる
- 急に尿意が出て尿がもれる(トイレに間に合わない)
- 夜間の尿もれ
尿失禁にはいくつかのタイプがありますが、主に腹圧性尿失禁、切迫性尿失禁、両者の混合タイプに分けられます。尿失禁の種類や程度により治療法は異なります。


腹圧性尿失禁は、加齢や出産、肥満などが原因で骨盤底筋が緩み、咳やくしゃみ、運動などちょっとした腹圧で尿が漏れてしまう病気です。
軽い腹圧性尿失禁の場合は、骨盤底筋体操で尿道のまわりにある外尿道括約筋や骨盤底筋群を強くすることで、改善が期待できます。また、肥満がある方は減量が有効なことがあります。保存的な治療で改善しない場合、または症状が重い場合は手術の適応となります。メッシュのテープを尿道の下に通してぐらつく尿道を支える「TOT手術」は、体への負担が少なく、長期成績も優れています。

切迫性尿失禁は、加齢など様々な要因で膀胱が過敏になり、ちょっとした刺激で膀胱が勝手に収縮してしまい尿がもれてしまう病気です。急に尿がしたくなり(尿意切迫感)、我慢できずに漏れてしまう症状が現れます。
切迫性尿失禁の治療には、抗コリン薬やβ3(ベータスリー)受容体作動薬などの薬物療法が有効です。飲水コントロール、骨盤底筋訓練、尿意があっても少しがまんする膀胱訓練などの行動療法を併用することもあります。
尿失禁は生命に直接影響するわけではありませんが、いわゆる生活の質を低下させてしまう病気です。困ったなと思ったら恥ずかしがったり、年齢的なこととあきらめたりせずに当院へご相談ください。
頻尿
- 尿の回数が多い
- 夜中に尿で起きることが多く、十分な睡眠がとれない
過活動膀胱
- 尿が近く、トイレに行きたくなると我慢できない
- 寒かったり、水の音を聞くとおしっこがしたくなる
過活動膀胱とは、加齢など様々な要因で膀胱が過敏になり不安定になった状態をいいます。ちょっとした刺激でも膀胱が勝手に収縮して、頻尿や尿意切迫感(トイレが我慢できない)、尿もれを引き起こします。
頻尿や過活動膀胱の治療は、切迫性尿失禁と同様、主に抗コリン薬やβ3(ベータスリー)受容体作動薬などで薬物治療を行います。飲水コントロールや尿意があっても少しがまんする膀胱訓練などの行動療法を併用することもあります。

ボツリヌス療法
近年、筋肉の緊張を緩めるお薬(ボツリヌス毒素:薬剤名ボトックス)を膀胱内に注入し、過敏な膀胱を弛緩させることで頻尿や尿失禁を改善する新しい治療法(ボツリヌス療法)が保険適用となり、高い治療効果をあげています。当院には、ボツリヌス療法の専門医が在籍しています。
間質性膀胱炎
- 尿をためると下腹部に不快感、もしくは痛みがある
- あまり尿がためられない(膀胱容量の低下)
- 尿の回数が多い
抗菌薬を投与しても改善しない膀胱炎の中に、間質性膀胱炎という病気があります。膀胱の内視鏡検査を行い、膀胱粘膜を調べることで診断します。麻酔をかけた状態で膀胱に水を入れて拡張させる治療が有効です(膀胱水圧拡張術)。また、膀胱に薬物を入れて治療する方法もあります。
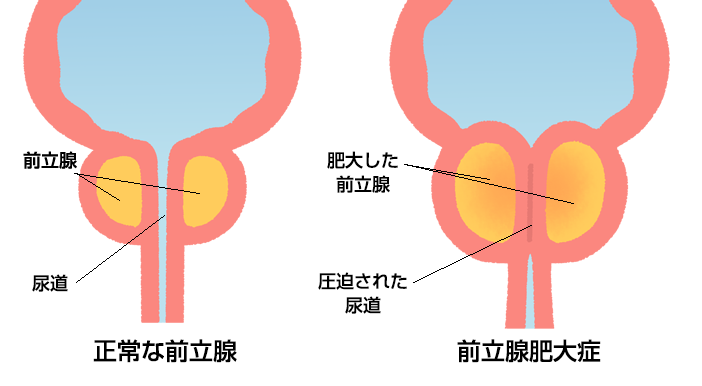
前立腺肥大症
前立腺が歳をとるにつれてだんだんと大きくなり、尿道を圧迫して尿が出にくくなる病気を前立腺肥大症と言います。通常の前立腺の大きさはクルミ大くらいで、これが肥大してくると鶏卵大以上になり、おしっこが出づらい、頻尿、残尿感などの症状がでます。症状が進むと尿が全く出なくなる事もあります(尿閉)。
治療
まずは、尿の通りを良くしたり前立腺を小さくする薬などで治療を行います。薬で症状が改善しない場合は手術を行います。尿道から内視鏡を入れて、尿道を圧迫している部分の前立腺を削る手術が一般的に行われています。
当院では、最新の前立腺肥大症治療装置であるThulium laser (ツリウムレーザー)を導入し、「前立腺レーザー蒸散術」を行っています。
膀胱機能障害(神経因性膀胱など)
膀胱や尿道にも神経が通っており、排尿する時には、自分では意識しなくても脳から脊髄を通って神経伝達で命令が下されています。
脳・脊髄・末梢神経など、排尿に関する神経系統に異常をきたし、排尿・蓄尿障害がでることを総称して神経因性膀胱と言います。
おしっこが出づらい・もれる・尿の感覚がない等の症状が単独または混合して出現します。
原因疾患として脳梗塞・頚椎症・脊柱管狭窄症・脊髄損傷・骨盤内手術(直腸がん・子宮がん)・パーキンソン病・多発性硬化症などがあげられます。
また、精神科治療薬・モルヒネ・パーキンソン治療薬・風邪薬・坑アレルギー薬・帯状疱疹も排尿障害をきたす場合があります。
治療
膀胱内圧検査・尿流量測定などで原因検索を行い、病態に応じて薬物治療・手術・カテーテルによるドレナージ(留置または間欠導尿)などの治療を行います。
おねしょ(夜尿症)
おねしょとは、眠っている間に無意識におしっこをしてしまい、パジャマや布団をぬらしてしまう状態です。乳幼児期には一般的な行為ですが、5~6歳になっても月に数回おねしょをする場合は「夜尿症」と呼ばれます。おねしょの原因は、膀胱の働きがまだ未熟であることや、睡眠のリズムの乱れ、便秘、精神的なものまで多岐にわたります。生活環境や睡眠を見直すことで改善される可能性があります。また、大人にも夜尿症(おねしょ)が起こることがあり、その場合はなんらかの疾患が隠れている可能性もあります。原因を確かめ、適切な治療を受けることで改善する可能性があります。
治療
おねしょの改善方法としては、次のような生活指導が挙げられます。
- 早寝・早起き、規則正しい食事を心がける
- 塩分を控える
- 夜間の水分摂取の制限
- 就寝前は必ずトイレに行く
- 便秘しないように気をつける
生活指導で効果が乏しい場合には、薬物療法やアラーム療法を行います。
薬物療法として抗利尿ホルモン剤があります。これは夜間尿量を減少させる効果のある薬剤で就眠前に使用します。舌下投与で容易に溶ける口腔内崩壊錠ですので水なしでも容易に服薬できますが、水中毒を防ぐために就眠前2-3時間以内の水分制限が必要となります。
抗コリン剤(膀胱の緊張を緩和して膀胱容量を増加させる作用のある薬剤)や抗うつ剤を投与することもあります。
アラーム療法は、寝る前にお子さんのパンツに小さなセンサーをつけることで、尿でパンツが濡れるとアラームが鳴る条件づけ訓練法です。夜尿後すぐにアラームで知らせて本人に認識させ、それを繰り返すことにより夜間にためられる尿量が増えて、夜尿量の減少、夜尿回数の減少につながり、治ると考えられています。

包茎・性病
包茎
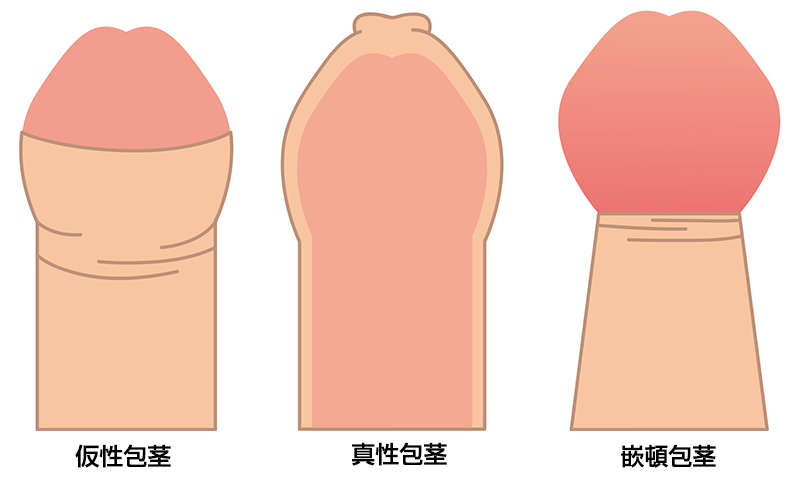
包茎とは、陰茎の先端(亀頭)が包皮に覆われており、亀頭を完全に露出できない状態を指します。
包皮の先端が狭く、全く亀頭が露出できないものを真性包茎、亀頭は露出できるものの包皮が長く余っているため亀頭に被さっているものを仮性包茎といいます。
また、包皮が狭いのに無理にむいて元に戻らなくなり、亀頭がいわゆる首締まりの状態になってしまうことを嵌頓包茎といいます。嵌頓包茎になると痛みが生じたり、包皮がむくんで元に戻りづらくなってしまうため臨時で処置が必要です。
幼少期の包茎は、大人になるにつれて自然とむけるようになることが多いため基本的には様子をみます。しかし、包皮炎を繰り返したり、その結果包皮先端が病的に狭くなるようなら治療を行います。
大人の真性包茎は、勃起時の痛み、性行為に支障をきたすことがあるため手術適応となります(保険も適応されます)。
治療
包皮が狭い場合、保存的な治療として、ステロイド軟膏を塗ることで包皮が柔らかくなって広がり、むけるようになる可能性があります。軟膏でも治らない場合は手術を行います。
手術の一般的な方法として環状切除術があります。これは、狭い部分の包皮を全周性に切り取り、断端の包皮を縫合する手術です。縫合には吸収糸を使用するため、抜糸の必要はありません。麻酔は陰茎の根元に局所麻酔を打ちます。手術時間は約30分で、日帰り手術です。
包茎手術の費用は、手術方法や患部の状態によって異なります。
真性包茎であれば、保険が適応されるので患者さんの負担額は少なくなります。仮性包茎の場合、美容目的になるので保険は適応されず自由診療での手術となります。その場合の費用は11万円程度です。

クラミジア
クラミジア菌による感染症で、主に尿道炎を引き起こします。初期症状が少なく、感染に気づかないまま進行することが多い病気です。症状としては、尿道からの透明な分泌物、排尿時の痛みやかゆみなどが現れることが多いです。ただし、症状がほとんどない場合もあります。尿培養検査などでクラミジア菌の有無を調べます。
治療
抗生剤(アジスロマイシンなど)による治療が一般的です。
淋菌(淋病)
淋菌による感染症で、主に尿道炎を引き起こします。クラミジアよりも症状が強く出ることがあります。排尿時の強い痛み、膿状の分泌物が尿道から出ることが多いですが、無症状のケースもあります。
尿培養検査などで淋菌の有無を調べます。
治療
抗生剤(セフトリアキソンなど)による治療が一般的です。
梅毒
梅毒は、梅毒トレポネーマという細菌によって引き起こされる感染症です。初期症状として陰茎に硬いしこりや潰瘍ができます(あまり痛みを伴いません)。その後、手のひらや体の皮膚に発疹が現れることがあります。のどの痛みやリンパ節の腫れが現れることもあります。
血液検査を行い、梅毒トレポネーマの抗体を調べて診断します。

梅毒の症状は数週間で自然に消失しますが、細菌は体内に残っており梅毒そのものが治ったわけではありません。適切な抗生剤治療を受けることが大切です。適切に治療を受けないと数年かけて病状が進行し、心臓や神経系に深刻なダメージを与える可能性があります。 近年、梅毒の感染者が増加傾向にあり注意が必要です。特に若い人達に増えていて、年齢別では、男性は20~50代、女性は20代が増えています。

治療
ペニシリン系の抗生剤による治療が行われます。完治させるためには、抗生剤治療を自己中断せず、決められた期間きっちりと使用しなければなりません。
定期的に血液検査(梅毒抗体)を行い、治療効果を判定します。
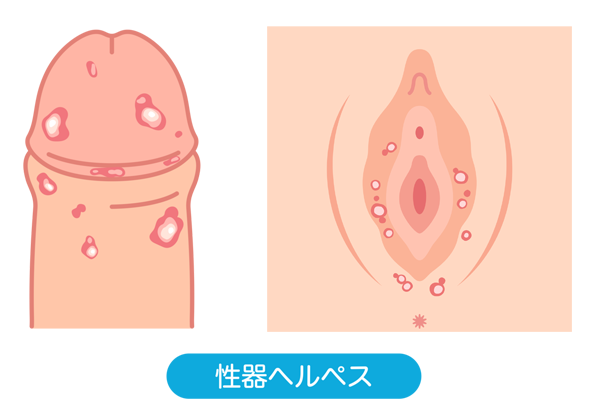
性器ヘルペス
単純ヘルペスウイルスによって引き起こされる感染症で、陰茎に発疹、水疱、びらん、潰瘍が現れます。特に水疱がヘルペスに特徴的な所見です。ヒリヒリとした強い痛みやかゆみを伴うことが多いです。
浸出液のウイルス検査や血液検査(ウイルス抗体検査)を行います。
治療
抗ウイルス剤を服用して治療します。
治療により水疱や痛みは改善しますが、ヘルペスウイルスは一旦感染すると治療しても体内に潜んでしまうため、過労やストレスで免疫が低下した時など、再発を繰り返しやすい特徴があります。
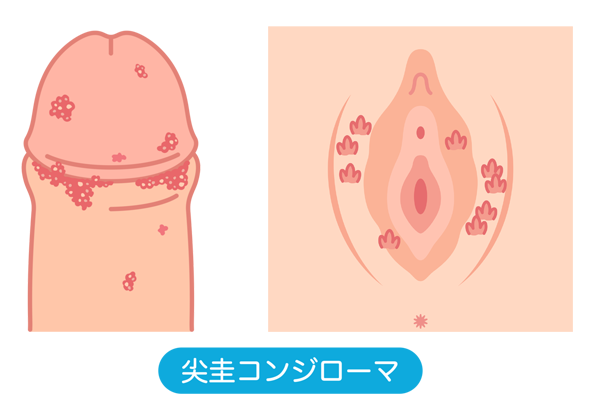
尖圭コンジローマ
ヒトパピローマウイルス(HPV)による感染症で、陰茎に小さなイボができます。カリフラワー状の特徴的な形をしています。痛みは少ないですが、放置するとイボが増えるので早めの治療が勧められます。視診によって診断されることが多く、必要に応じて組織検査が行われます。
治療
小さいイボであれば軟膏で治療します。軟膏で治らない場合やイボが大きい(数が多い)場合は、イボを取り除く手術を行います。局所麻酔で行い、日帰り手術が可能です。完全に取り除いたとしても、その周辺にまた再発する可能性があるので、しばらくは経過を観察する必要があります。
ブライダルチェック
ブライダルチェックとは
ブライダルチェックとは、将来的に妊娠・出産を考えている男性・女性が受けておきたい泌尿・生殖器系の検査をまとめた検診のことです。男性の場合は、精液を調べたり性感染症の検査などを行います。結婚のタイミングが妊娠を意識する目安のひとつであるため「ブライダルチェック」という名前がついていますが、結婚の予定がなくても受けられます。もちろん、結婚後も受診可能です。
不妊原因の約半数は男性側にある
男性不妊(症)とは、不妊の原因が男性側にあることを指します。一般的に不妊症カップルの不妊原因の約半数は男性側にあることが分かっています。そのため、近年では男性もブライダルチェックを受ける人が増えています。

男性不妊の原因
男性不妊の原因として、造精機能障害(精子の数が極端に少ない、良好な運動性能を持った精子が少ない)、精路通過障害(精子の通り道が狭い、詰まっている)などがあります。
また、クラミジア、淋病などの性感染症があると、妊娠や出産に影響を与える可能性があります。
B型肝炎、C型肝炎、梅毒、HIV感染症などのチェックも重要です。夫婦間の感染、ひいては母子感染の危険性があります。
これらの疾患は症状がないことも多く、早めに検査を行い必要であれば妊娠前に適切な治療を行うことが大切です。
おたふく風邪(ムンプス)や風疹にも注意
大人になってからのおたふく風邪、つまりムンプスウィルス感染は、急性精巣炎(ムンプス精巣炎)を引き起こすことがあります。おたふく風邪になったあと、片方あるいは両方の精巣が腫れて痛みが出ます。精巣の腫れ自体は特に治療をしなくても自然に治ることがほとんどですが、ときに精巣委縮や男性不妊の原因となります。
風疹は、妊娠中の女性が罹るとおなかの赤ちゃんに障害が出ることがあります(先天性風疹症候群)。先天性風疹症候群の子供を出産した母親の多くは、風疹に罹患した夫から感染しているという報告もあり、妊婦さんのみならず、その夫も風疹には注意が必要です。
当院のブライダルチェックでは、おたふく風邪、風疹などの抗体を測定しています(オプション検査)。これらの抗体がない(少ない)場合はワクチン接種をお勧めしています。
検査項目・費用
当院のブライダルチェックでは、精液検査(精子数、精子運動能、精子奇形率など)、尿・血液検査(性感染症検査、肝炎検査、抗体検査など)を行います。
※ブライダルチェックは病気の方を対象にした検査ではありません。そのため、健康保険の適用はされず、一般的な健康診断と同様に自費診療になります。
ただし、ブライダルチェックの検査項目に保険適用の症状が含まれている場合は、部分的に保険が適用されることもあります。念のため保険証を持参すると安心です。
①、②が基本セット、③~⑤がオプション(追加検査)となります
基本セット
保険適応外
| セット | ①精液検査 | ②性感染症検査 |
|---|---|---|
| 費用(税込) | 6,600円 | 17,600円 |
| 検査項目 | 精液量 精子数 精子運動能 精子奇形率 |
梅毒定性(RPR法) 梅毒定性(TPLA法) HIV抗原・抗体 淋菌PCR クラミジアPCR |
オプション(追加検査)
保険適応外
| セット | ③B型・C型肝炎検査 | ④風疹検査 | ⑤ムンプス検査 |
|---|---|---|---|
| 費用(税込) | 4,400円 | 3,300円 | 3,300円 |
| 検査項目 | HBs抗原 HCV抗体 |
風疹IgA | ムンプスIgG |
- オプション(追加検査)のみはお受けしておりません
- ①~⑤すべて保険適応外となります
- 費用は全て税込です
※ご不明な点がございましたら、お電話または当院受付にてお願いいたします。

